ASOURCE®NAVI
公開日:2025.07.02
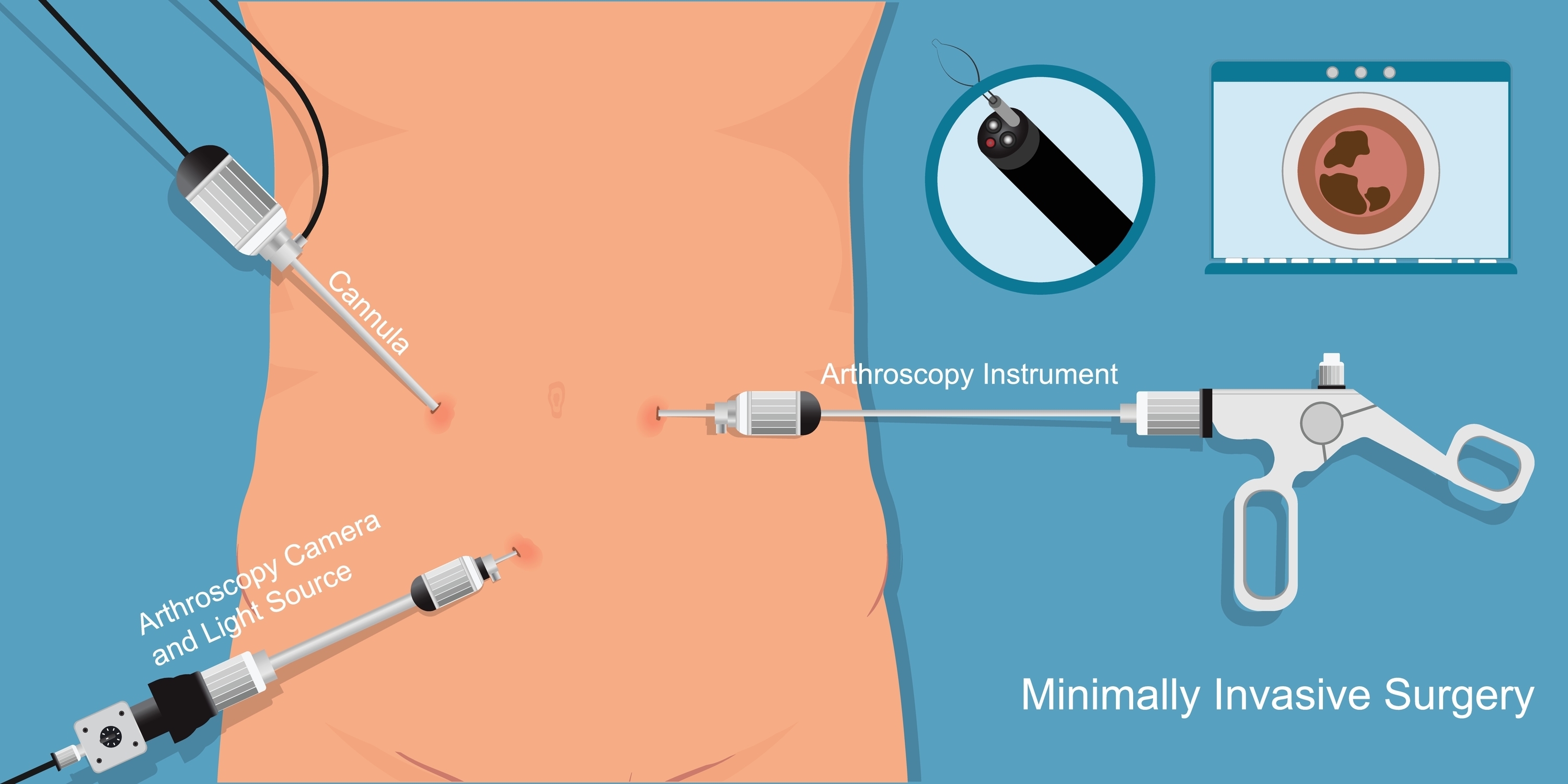
昨今、患者さんへの負担を軽減する「低侵襲治療」が注目を集めています。これは従来の開腹手術と比較して傷が小さく、回復が早いことが特徴ですが、その適応範囲やコスト面での課題も存在します。第2回では、低侵襲治療の利点と限界、開腹手術との治療日数・費用の比較、そして保険適用の現状と今後の展望について解説します。
低侵襲治療の最大の特徴は、従来の開腹・開胸手術と比較して患者さんの負担が軽減されることです。低侵襲治療の最も顕著な利点は、回復期間の短縮にあります。傷口が小さく組織ダメージが限定的であるため、従来の手術より術後の回復が早いことが特徴です。例えば、胆嚢摘出術の場合、従来の開腹手術では術後1〜2週間程度の入院が必要でしたが、腹腔鏡手術では2〜5日程度まで短縮されます。これにより、患者さんの社会復帰や日常生活への復帰を早めることが可能となります。また、小さな切開創と最小限の組織損傷により、術後の疼痛が大幅に軽減されることも重要なメリットです。これは患者さんのQOL(生活の質)向上に直結するだけでなく、鎮痛剤の使用量減少にもつながり、薬剤による副作用リスクも低減します。腹腔鏡下胆嚢摘出術と開腹胆嚢摘出術を比較した研究では、術後の疼痛スコアが低いとの報告もあります。
さらに、低侵襲治療は整容的な観点からも優れています。従来の開腹手術では通常10cm以上の切開が必要でしたが、腹腔鏡手術では5〜12mm程度の小さな切開を数カ所開けるだけで手術が可能です。ロボット支援手術や一つの小さな穴だけで行う手術(シングルポート手術)ではさらに傷あとが目立たなくなり、患者さんの心理的負担も軽減されます。加えて、低侵襲治療では術後の創部感染や腸閉塞などの合併症リスクが低減します。特に高齢者や基礎疾患を持つ患者さんにおいて、このメリットは顕著です。大腸がん手術の場合、開腹手術と比較して腹腔鏡手術では創部感染が減少するというデータもあります。また、入院期間短縮により院内感染のリスクも低下するため、総合的な安全性が高まります。
低侵襲治療には、いくつかの課題や限界も存在します。
まず、すべての症例に適用できるわけではありません。例えば、高度な癒着がある場合や、進行がんで広範囲な切除が必要なケース、また解剖学的に複雑な部位の手術では、従来の開放手術が選択されることがあります。さらに、患者さんの全身状態によっては、気腹(腹腔内を炭酸ガスで膨らませること)や体位による生理的負担が考慮され、低侵襲治療が適さない場合もあります。こうした適応の制約は、治療法選択における重要な判断材料となります。
また、特殊な機器や高度な技術が必要である点も課題のひとつです。例えば、ロボット手術システムの導入には数億円の費用がかかるうえに維持費も高額であり、それを使用する医師の習熟にも時間を要します。十分なトレーニングなしでは、合併症のリスクが高まる可能性もあります。腹腔鏡手術の習熟には約50例の経験が必要とされていますが、手技によってはさらに多くの症例経験が求められます。そのため、高度な低侵襲治療を行える施設や医師は限られています。特に地方では専門医や設備が不足しており、地域間格差が問題となっています。この医療アクセスの不均衡は、患者さんが受けられる医療の質に影響を与える可能性もあります。
低侵襲治療と従来の開腹手術では、治療日数や費用に大きな違いがあります。
入院期間については、疾患によりますが、低侵襲治療は従来の開腹手術に比べて短縮できるケースが多いです。具体例を挙げると、大腸がん手術では開腹手術の10〜14日に対し、腹腔鏡手術では7〜10日まで短縮されています。前立腺全摘除術においては、開腹手術の約2週間に対し、ロボット支援手術では7〜10日程度で退院可能となるケースが増えています。この入院期間の短縮は、患者さんの早期社会復帰を可能にするだけでなく、病院のベッド回転率向上にも寄与します。
治療費については、手術費用は術式により異なります。例えば、令和6年度の診療報酬改定によれば、胆嚢摘出術の場合、開腹手術では約27万7,000円(保険適用で3割負担で約8万3,000円)に対して、腹腔鏡手術では約21万5,000円(同約6万5,000円)となり、腹腔鏡手術の方が安価です。一方、前立腺全摘除術では、開腹手術が約41万1,000円(同約12万3,000円)に対し、ロボット支援手術では約59万8,000円(同約17万9,000円)と高額になります。しかしながら入院期間の短縮により、全体的な治療費が抑えられ、社会保障費の削減にもつながるうえに、患者さん個人としても早期の社会復帰による経済的メリットが期待できます。
日本の医療保険制度では、低侵襲治療の多くが保険適用されており、患者負担は3割(高齢者は1割または2割)となっています。腹腔鏡手術は多くの手技が保険適用されており、ロボット支援手術も前立腺がん、腎がん、胃がん、大腸がん、婦人科がんなどで適用されています。また、カテーテル治療も多くの心臓・血管治療で保険適用となっています。しかし、一部の先進的な低侵襲治療は保険適用外の場合もあり、その場合は患者負担が大きくなることがあります。
近年、保険適用の範囲は拡大傾向にあり、診療報酬改定でも新たにいくつかのロボット支援手術が保険収載されました。この傾向は今後も続くと予想され、より多くの患者さんが低侵襲治療のメリットを享受できるようになると期待されています。
低侵襲治療の現在の課題としては、地域格差の解消、教育・トレーニングシステムの整備、高額医療機器の効率的運用などが挙げられます。これらの課題に対しては、遠隔医療の推進や医療機関の連携強化などの取り組みが進められています。
将来展望としては、AI(人工知能)やVR(仮想現実)を活用したナビゲーションシステムの発展、さらなる機器の小型化・精緻化、遠隔手術の実用化などが期待されています。特に5G通信の普及により、離島や地方での高度医療アクセスが改善される可能性もあります。また、新たな低侵襲治療技術の開発により、現在は適応外とされている疾患や症例にも応用範囲が広がることが期待されています。
メディアスグループは、医療機器の販売を中心とした事業を展開しています。医療に携わる私たち(Medical+us)は、医療現場や人々の健康的な明日へ役立つ情報をお届けする情報発信源(Media)の役割も果たしていきたいと考えています。