ASOURCE®TIMES
医薬品や医療機器に続く第三の治療として注目されているのが「治療アプリ」である。通院と通院の間の治療空白期間をスマートフォンアプリで支援し、治療効果を高める。先行している米国では、糖尿病や肺がんの治療支援などの例があり、すでにFDA(米国食品医薬品局)の承認を得たものもある。日本でもベンチャー企業を中心に治療アプリの開発が進められている。治療アプリは従来の治療では治療成績が不十分だった疾患に対する治療手段として注目されるほか、年々増加する国民医療費の抑制の観点からも期待されている。

生活習慣病などは明確な症状が現れず、患者の病識が乏しく、服薬だけの治療では一定の限界があるとされる。ニコチン依存症では禁煙を継続できるのは3割以下、糖尿病では継続治療率は5割強といわれている。そこで、従来の治療法の限界をカバーするものとして登場したのが治療アプリである。
アプリによる治療法は、従来の医薬品や医療機器を用いた治療法とは異なり、患者が持っているスマートフォンを治療の一環に取り入れる。普通のアプリと異なり、医師の処方により患者のスマホにインストールして利用する。2014年の医薬品医療機器等法(薬機法)が改正され、ソフトウェアを「医療機器プログラム」として扱うことが可能となった。
治療アプリの仕組みとしては、患者が体調などの情報を入力すると、アプリに組み込まれた最新医学エビデンスに基づいて構築されたアルゴリズムが解析し、適切なタイミングで個別最適化された診療アドバイスを患者に提供し、次回の受診までの期間、患者をこまめにサポートする。つまり、アプリによる適切なフォローで通院と通院の間の空白の治療期間を埋め、治療継続意欲を持続させるのが狙いだ。
適用疾患としては、糖尿病、ニコチン依存症、うつ病、慢性心不全、脂肪肝、アルコール依存症、がん、パーキンソン病、喘息、COPD、慢性腎臓病、高血圧、脂質異常症などが考えられ、アプリの開発が進められている(表)。

米国では“医療機器”としてFDA承認・保険承認を得た糖尿病やがんの治療アプリがすでに臨床現場で患者に用いられている。
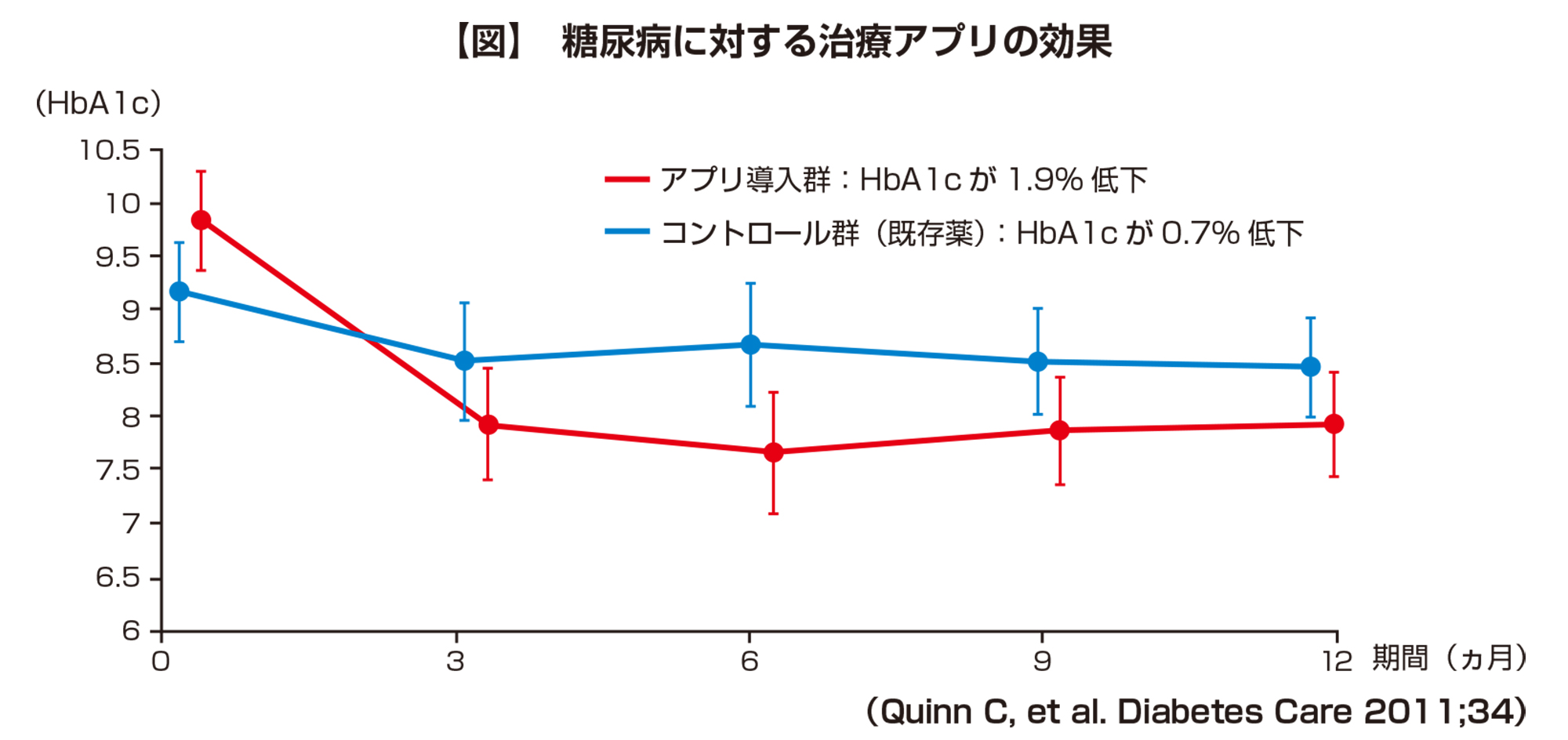
米国のWellDoc社が米国糖尿病教育者協会と共同で開発した2型糖尿病治療アプリ「BlueStar」は、患者が血糖値や服薬状況、体調などを入力すると、アプリがそれらの情報を解析し、患者に適切なタイミングで、生活や運動の習慣改善、モチベーション維持のためのコーチングを行う。アプリ上で専門医に質問もできる。患者の入力情報は主治医をはじめとする医療チームに送られ、情報共有される。
その臨床試験データによると、糖尿病患者163例を対象とした多施設クラスターランダム化比較試験をしたところ、1年間の観察期間においてHbA1c値はコントロール群(既存薬)が0.7%の低下に対して、アプリ導入群は1.9%の低下と有意に優れていた。つまり、アプリ治療には既存薬と同等以上の治療効果があることが実証された(図)。BlueStarは、2010年にFDAより承認を取得、複数の大手保険会社から保険適用とされている。米国における糖尿病患者の平均的な医療費は1万3,000〜2万ドル/年とされるが、BlueStarを利用することで、患者一人当たり3,000ドル/年の医療費の節約になることが示され、服薬の遵守や生活習慣の改善などによる投薬数や投薬量の減少の影響が考えられた。
また、イスラエルのSivan Innovation社が開発した肺がんの治療アプリ「Moovcare」は、患者が毎週、自身の12の症状を入力すると、アプリが症状を解析し、主治医にその結果を報告する。アルゴリズムに即して症状の変化を評価し、患者の病状に特異的な変化があれば、主治医にメールで通知し、検査や受診の検討を促す。2016年の米国臨床腫瘍学会(ASCO)年次総会でフランスのジーン・バーナードがん研究所の研究グルーブから発表された第3相臨床試験データでは、進行性肺がん患者133例を対象とした多施設共同ランダム化比較デザインの臨床試験で、全生存期間中央値がアプリ導入群の19ヶ月とコントロール群(標準的な経過観察)の12ヶ月と比較して7ヶ月延長した。生活の質(QOL)もアプリ導入群の方が良好であった。
米アップル社は米スタンフォード大学と共同で心臓の異常を検出するためのアプリ「Apple Heart Study」を開発した。Apple Watchに内蔵されているセンサーを利用して手首の血流量や心拍などのデータを測定し、それらのデータを独自のアルゴリズムで分析し不整脈の一種である心房細動を検知し、ユーザーに通知するというもの。米アップル社は今年2月Apple Heart Studyのデータの収集を開始し、その目的をFDAからの治験機器承認であることを明らかにしている。
米国での治療アプリは、医師による遠隔指導としても活用されている。
アプリ・モバイルヘルスに関する研究論文は、2004年当時100本程度だったが、2010年には800本を超え、ランセットやニューイングランドジャーナル・オブ・メディスンなどメジャーな医学誌にも掲載されるようになってきている。
本邦では、既に、診断支援用では、脳梗塞に対するt-PA投与の判断を支援する画像診断装置用アプリ「Join」に対して2016年4月に保険が適用されたが、患者への治療効果をうたうアプリとして実用化したものはまだない。開発で先行しているとされるのは禁煙治療を支援する「CureApp 禁煙」(キュア・アップと慶應義塾大学の共同開発)と名付けられたアプリである。喫煙状況、喫煙衝動、服薬状況などを記録するだけではなく、データに基づき医師の指導と同様な医学的に妥当性のあるアドバイスをアプリが行うというのが眼目だ。昨年秋より慶應義塾大学病院やさいたま市立病院を含む20〜30の医療機関で臨床試験を行なっている。3ヶ月間の治療で、治療用アプリを使った群の禁煙成功率は、使わなかった群に比べて約30%高いという結果が出ている。また、2型糖尿病などの治療を支援するアプリ「GlucoNote」(ドコモと東京大学の共同開発)も臨床試験を開始している。
治療アプリは、従来医療品より低コストで同等以上の治療効果が見込めるという。1製剤の医薬品の開発コストは失敗例も含めると約2,800億円ともいわれ、高価な薬価につながり、医療財政を圧迫している。これに対して治療アプリの開発コストは数億円程度とされ、はるかに安価であり、薬価も低価格が見込まれている。医療費の上昇に歯止めをかける手段としても期待される。医療機関によって差はあるものの、特に管理指導が熱心なドクターの場合は、アプリの高い継続率が維持されるといわれる。
日本で開発されている治療アプリとしては、ニコチン依存症や糖尿病のほか、NASH(非アルコール性脂肪肝臓)、不眠症などを適用対象としたものがある。