ASOURCE®TIMES
新型コロナウイルス感染症を診断するために行われるPCR検査。感染が疑われる人やエッセンシャルワーカーと位置付けられる人々に対しては積極的な検査が求められているが、PCR検査にも精度の限界があり、陽性・陰性についての判断には慎重さが求められる。新型コロナウイルス感染症の検査としての課題等についてまとめた。
PCRとはポリメラーゼ連鎖反応(polymerase chain reaction)の略で、DNAポリメラーゼという酵素を用いて、DNA配列の特定領域(標的DNA)を数百万〜数十億倍に増幅させる技術である。わずか数分子という少量のDNA配列を数mgまで増やせるため、標的DNAについて詳しく研究できるようになる。
PCRは、米国のキャリー・マリス氏が1983年に発明した技術で、1986年に実用化された。DNAを扱う分子生物学、遺伝学、医学、農学、科学捜査など幅広い領域での研究の促進に貢献した功績から、マリス氏は1993年にノーベル化学賞を受賞した。
PCRではまず、DNAの配列の中で、増幅させたい標的DNAを決定する。次にその標的DNAの両端に特異的に結合する「プライマー」という合成DNAを2つ設計する。このプライマーが新たな標的DNAの合成の開始点となる。そして、DNA合成を触媒するDNAポリメラーゼを準備し、DNAポリメラーゼが最適の環境で働けるような反応液に検体となるDNAとプライマー、DNAポリメラーゼを加える。通常は、反応液やDNAポリメラーゼなどの入った、検査会社の検査キットのマイクロチューブを用いる。
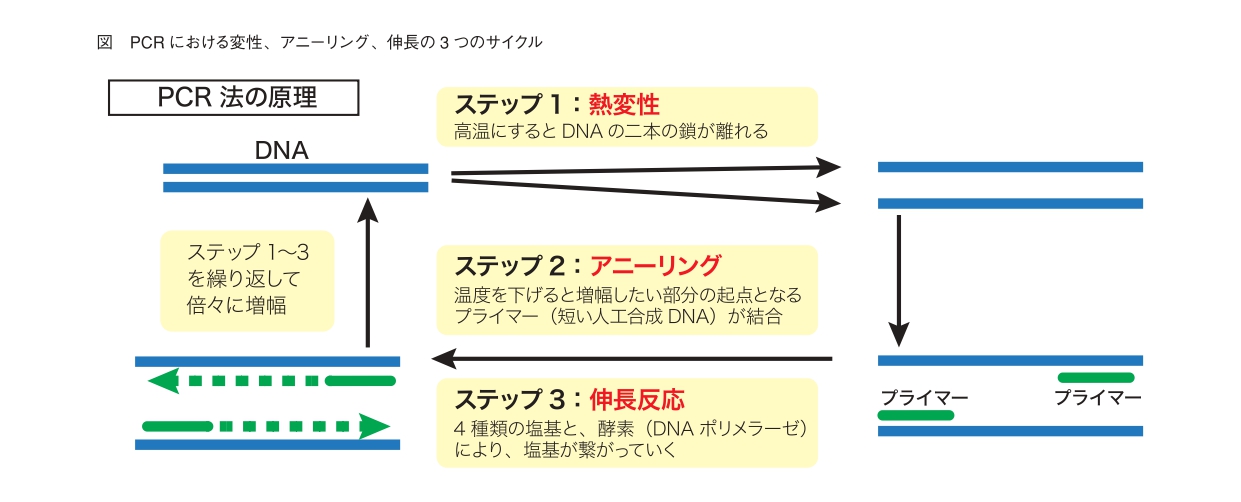
このマイクロチューブをサーマルサイクラーという恒温槽に入れ、熱変性(94~96℃)、アニーリング(55~60℃)、伸長反応(70~74℃)という3つのサイクルを繰り返すことで、標的DNAは指数関数的に増幅していく。熱変性の段階では、熱を加えられたDNAの2本の鎖が分離して、1本ずつの鎖になる。アニーリングでは、徐々に温度を下げていき、これによって熱変性で1本鎖になったDNA鎖の標的DNAにあらかじめ反応液に入れておいたプライマーが結合する。そして伸長反応では、再び温度を上げることで、DNAポリメラーゼが作用して新たなDNA分子が合成される。こうしてプライマーを起点としたDNA鎖が“鋳型”となり、その対となる鎖が作成されていく(図)。
PCRは標的DNAを増幅する技術であるが、RNAは増幅できない。そこで、逆転写酵素(reverse transcriptase:RT)を用いてRNAからDNAを合成し、そのDNAをPCRで増幅することで、ウイルスが持つRNAでも検出できるようになった。これがRT-PCRだ。RNAウイルスの一種である新型コロナウイルスに対し、現在、わが国で行われている検査は、このRT-PCRを用いた検査である。3つのサイクルはDNAのPCR検査と同一だ。
新型コロナウイルスのRT-PCR検査(以下、PCR検査)には2つの手法がある。1つは国立感染症研究所が作成した「病原体検出マニュアル」に基づく方法(感染研法)、もう1つは検体から直接、ウイルスのRNAの逆転写とリアルタイムPCRを同時に行う検体直接PCR法である。
感染研法と検体直接PCR法では、目的は同一だが手法が異なる。まず標的となるRNAの増幅箇所が異なる。感染研法ではNセットとN2セットと呼ばれる新型コロナウイルスに特異的な2カ所のRNA配列を増幅して検出する。一方、検体直接PCR法は、米国疾病予防管理センター(CDC)が定めたN1およびN2と呼ばれる新型コロナウイルスに特異的な2カ所の配列をプライマー・プローブ(RNA配列を増殖・確認するのに必要なもの)として増幅させている。
検体の前処理工程も異なる。感染研法では検体(鼻咽頭ぬぐい液や唾液)を採取した後に専用キットを使って30分ほどかけてRNAの抽出と精製を行う必要があり、検体数が多い場合はさらに多くの時間を要する。この方法ではRNAの抽出と精製工程にある程度の習熟度が要求されるという課題がある。検体直接PCR法は、プライマー・プローブによりこうした一連のRNA抽出・精製作業をせず目的配列を増幅させることが可能である。そのため、検体から直接新型コロナウイルスを検出でき、作業者の負担を大幅に軽減できるが、検体に含まれるさまざまな夾雑物によりPCR反応が阻害され、偽陰性、つまりウイルスをもっているが陰性となるリスクがある。
PCR検査によって新型コロナウイルスに特異的なRNAが検体から検出された場合、その検体の提供者がPCR検査陽性者ということになる。現在では陽性者が「感染者」として報道されているが、この点について疑問を呈する研究者は少なくない。
それにはまず、PCR検査の精度の問題がある。PCR法では検体採取や検体保存の条件などにより偽陽性(本当は新型コロナウイルス感染症ではないのに陽性と判定)、偽陰性(本当は新型コロナウイルス感染症であるのに陰性と判定)が起こり得る。偽陰性については、前述したPCR検査の段階で生じる可能性があり、検体採取の手技に習熟していない作業者がうまく検体を採取できない場合にも生じる。偽陽性については、後で述べるようにさまざまな問題を含んでいる。こうしたことから、PCR検査の感度(新型コロナウイルスに感染していてPCR検査が陽性となる割合)は70%程度と考えられており、検査結果の判断と対応は慎重に行う必要があるとされる。
偽陽性については、さらに多くの問題点が指摘されている。そもそも「PCR検査陽性者=新型コロナウイルス感染者ではない」と多くの感染症専門医が強調している。まず、検査陽性者の中には無症状の人が多く存在するが、これらは感染者ではない。新型コロナウイルスが体内に侵入し、細胞内で増殖して初めて“感染”が成立するが、人間にはこうした病原微生物から身を守る免疫機能があるため、ウイルスを吸っても必ず感染するわけではない。しかし、新型コロナウイルスで用いられるPCR検査では、空中を漂っている不活化したウイルスがたまたま吸われて、検体である鼻粘膜や唾液に数個でも混ざっていれば陽性と判定される可能性が高い。
また、新型コロナウイルスに特異的とされ、PCR検査の標的となっているRNA配列は、他のウイルスでも存在する可能性があり、過去に海外で使用されていたPCR検査キットの添付文書には、在来型コロナウイルス、ライノウイルス、アデノウイルスなどでも陽性になると記載されているものがあった。
CDCはこれらを踏まえ、PCR検査は、ある遺伝子の特定領域を増幅させる検査であり、ウイルスの存在を検出するものではないこと、従ってPCRキット検査の陽性結果をもとに、新型コロナウイルス感染症と診断し、治療の根拠としてはいけない、としている。
発熱などの症状のある人に対するPCR検査の実施は医師が確定診断する上で重要なツールであるが、必ずしも陽性=新型コロナウイルス感染者ではないことを念頭に、慎重な判断と対応が求められている。
現在、新型コロナウイルスの検査方法として、PCR検査、抗原検査、抗体検査がある。
PCR検査は、本文で説明した通り、現在ウイルスが体内に存在しているのかどうかを調べるために、微量のウイルスのRNA断片をDNAへ逆転写し、そのDNAを増幅して検出する方法。検体は鼻の奥をぬぐった粘液や唾液である。
抗原検査は、新型コロナウイルスに対する抗体を用いて抗原(ウイルス表面のタンパク質の断片)を検出する検査。検体はPCR検査と同じく鼻粘膜や唾液。高価な機械や訓練、労力がなくても抗原の検出が可能で、短時間で新型コロナウイルスの新規感染を診断できるとされる。ただし、PCRに比べ、検出にはより多くのウイルス量が必要で、精度は劣る。
抗体検査は、過去に感染したことがあるか、ウイルスに抵抗する抗体をすでに獲得しているかを調べる検査で、検体は血液。PCR検査と抗原検査がウイルスやその断片を検出する検査であるのに対し、抗体検査はウイルスに感染した人の体内で作られた抗体を検出するという点が大きく異なる。
新型コロナウイルス感染症の収束に向けては、こうした検査方法を使い分けて、診断、治療に活用することが重要である。
